Fragen & Antworten
zur Makuladegeneration
Mit einem "Klick" auf die jeweilige Frage können Sie sich die zugehörige Antwort einblenden lassen.
Antwort:
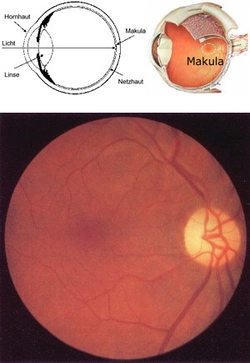
Die Makula - auch "gelber Fleck" genannt - stellt ein kleines hochspezialisiertes Areal auf dem Fotofilm des Auges, der Netzhaut, in der Mitte des Augenhintergrunds dar (Abb. 1 und 2). Dieser nur wenige Quadratmillimeter große Fleck ist für wesentliche Sehleistungen verantwortlich: Lesen, Erkennen von Gesichtern und feinen Einzelheiten, Unterscheiden von Farben. Die ganze übrige Netzhaut nimmt hauptsächlich nur Umrisse und Hell-Dunkel-Kontraste wahr. In der Makula herrscht ein reger Stoffwechsel, dessen Abbauprodukte von der darunter liegenden Gewebsschicht, dem so genannten Pigmentepithel, entsorgt werden. Mit dem Alter kann es dabei zu Störungen kommen, die zu Ablagerungen unter der Netzhaut und zu weiteren Funktionseinbußen führen können. Dies bezeichnet man dann als "altersabhängige Makuladegeneration" oder kurz "AMD". Die Folge ist, dass man in der Mitte des Gesichtsfeldes verschwommen, verzerrt oder einen dunklen Fleck sieht. Da nur die Netzhautmitte, also die Makula, betroffen ist, bleibt das äußere Gesichtsfeld erhalten. Das bedeutet, dass Sie z.B. eine Uhr sehen, die Uhrzeit jedoch möglicherweise nicht erkennen können.
Bilderklärung:
Schnitt durch ein Auge. Das Licht fällt (von links) durch die Hornhaut und die Linse in das Auge und trifft (rechts) auf die Netzhaut, den Augenhintergrund. In der Netzhautmitte, der Makula, befinden sich die meisten Sehzellen, sodass man in der Mitte des Gesichtsfeldes am besten sieht.
Antwort:
Die altersabhängige Makuladegeneration (AMD) führt nicht zur Erblindung. Sollte die Funktion der Makula erloschen sein, schreitet der Prozess nicht fort, d.h. die übrige Netzhaut bleibt normal und funktionstüchtig. Deshalb kann man selbst im späten Stadium, wenn die zentrale Sehschärfe verloren sein sollte, im täglichen Leben mit dem Gesichtsfeld außerhalb des Zentrums einigermaßen zurechtkommen und alltägliche Aufgaben alleine bewältigen. Allerdings kann die zentrale Sehschärfe derart gemindert sein, dass der betroffene Patient einen Anspruch auf Blindengeld geltend machen kann. Eine AMD kann auch von selbst zum Stillstand kommen.
Antwort:
Wie der Name schon sagt, tritt die "altersabhängige" Makuladegeneration erst im Alter, d.h. meist jenseits des 60. Lebensjahres auf. So hängt es mit der steigenden Lebenserwartung zusammen, dass immer mehr Menschen davon betroffen werden. Die Ursachen der AMD sind noch nicht eindeutig geklärt. Man geht heute davon aus, dass praktisch jeder Mensch von dieser Erkrankung betroffen würde, wenn er nur ein ausreichend hohes Lebensalter erreichen könnte. Erbliche und Umweltfaktoren bestimmen, wann beim Einzelnen die Erkrankung auftritt. Man weiß heute, dass z.B. rauchen oder Bluthochdruck dazu führen, dass die Makuladegeneration früher auftritt. Wesentlich sind im Auge Probleme bei der Entsorgung von Stoffwechselschlacken. Diese lösen dann Reaktionen aus, die die Netzhautmitte in Mitleidenschaft ziehen. Dabei sind zwei Verlaufsformen zu unterscheiden: die "trockene" und die "feuchte" Makuladegeneration.
Antwort:
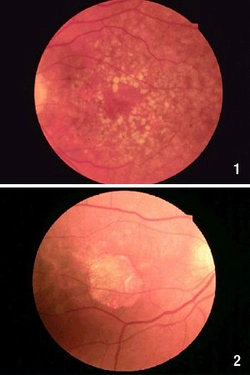
Bei der "trockenen" Form wird ein Früh- von einem Spätstadium unterschieden. Das Frühstadium der trockenen Makuladegeneration erkennt der Augenarzt bei der Spiegelung des Augenhintergrunds an sog. Drusen, das sind kleine gelbliche Ablagerungen unter der Netzhaut. Dabei ist das Sehen allenfalls geringfügig eingeschränkt. So dauert es z.B. länger, wenn man von draußen in einen dunklen Raum geht, bis man wieder alles erkennt, oder Farben erscheinen blasser. Im Spätstadium der trockenen Makuladegeneration gehen Sinneszellen zu Grunde und das zentrale Sehen verschlechtert sich erheblich. Im Gegensatz zur feuchten Degeneration schreitet sie aber sehr viel langsamer voran.
Bild 1: Frühform der trockenen Makuladegeneration mit kleinen gelblichen Ablagerungen unter der Netzhaut - sog. "Drusen"
© 2002 F.G. Holz, Univ.-Augenklinik Heidelberg
Bild 2: Spätform der trockenen Makuladegeneration mit einer "Atrophie", d.h. einem Zelluntergang der Netzhautmitte
© 2002 F.G. Holz, Univ.-Augenklinik Heidelberg
Antwort:
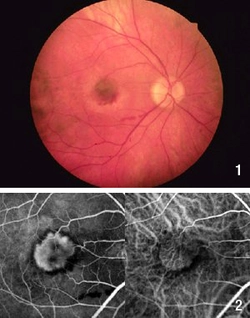
Bei der "feuchten" Makuladegeneration, die sich bei einem kleineren Teil der Patienten aus der trockenen Form entwickelt, sprossen als Reaktion auf die Drusen kleine Gefäßknospen unter die Netzhaut wachsen als Reaktion auf die Drusen kleine Gefäßknospen unter die Netzhaut. Diese neu gebildeten Gefäße sind undicht, weshalb die Netzhautmitte anschwillt ("Makulaödem"). Auch kann es aus diesen nicht so stabil gebauten Gefäßen bluten. Sie können schließlich dazu führen, dass sich die Netzhautmitte in eine Narbe umwandelt und die Sehzellen zu Grunde gehen. Bei der feuchten Makuladegeneration gibt es wiederum verschiedene Unterformen, die der Augenarzt mit speziellen Untersuchungen voneinander unterscheiden kann (s.u.).Ganz im Gegensatz zur trockenen Spätform kann die feuchte Form mitunter sehr rasch voranschreiten, kommt aber auch schließlich zum Stillstand, ohne die ganze Netzhaut in Mitleidenschaft zu ziehen.
Bild 1: Feuchte Makuladegeneration mit Blutungen in der Netzhaut
© 2002 F.G. Holz, Univ.-Augenklinik Heidelberg
Bild 2: Gefäßdarstellung (sog. Fluoreszenzangiographie) der feuchten Makuladegeneration, die in der Netzhautmitte die fächerförmigen, neugebildeten Gefäße zeigt
© 2002 F.G. Holz, Univ.-Augenklinik Heidelberg

Antwort:
Die angegebenen Beschwerden können sehr unterschiedlich sein. Manchmal wird nur ein Auge betroffen, während das andere für viele Jahre gut sieht. Mögliche Symptome:
1. Gerade Linien erscheinen verbogen, z.B. ein Fensterrahmen ("Verzerrtsehen").
2. Die Farben wirken blasser.
3. Worte auf einer Schriftseite sind verschwommen.
4. Das Zentrum des Gesichtsfeldes erscheint leer oder als grauer Fleck.
Bilderklärung:
Seheindruck eines Patienten mit fortgeschrittener Makuladegeneration. In der Gesichtsfeldmitte, wo normalerweise fixiert wird, nimmt man einen grauen, undurchsichtigen Fleck wahr. Außerhalb hiervon erscheinen die Objekte unscharf.
Antwort:
Veränderungen in der Netzhautmitte kann der Augenarzt schon feststellen, bevor Sie Einschränkungen im Sehen bemerken. Als Untersuchungsmethoden kommen für den Augenarzt folgende Verfahren in Frage:
1. Spiegelung des Augenhintergrunds und der Makula mit einer Lupe an der Spaltlampe, einem speziellen Mikroskop
2. Untersuchung mit Sehzeichen auf der Sehtafel und dem Amsler-Netz (s. unten)
3. Farbstoffuntersuchungen (Fluoreszenzangiographie): Dabei werden nach Injektion eines Farbstoffes in eine Armvene abnormale Gefäße im Augenhintergrund fotografisch dargestellt. Dies ist wichtig als Grundlage für die Empfehlung einer Therapie, falls sie in Frage kommt.
4. Optische Kohärenztomographie (OCT): Dieses berührungslose und sehr schnelle Aufnahmeverfahren ermöglicht eine Darstellung der einzelnen Netzhautschichten in einem Querschnitt. So können AMD-typische Verdickungen und Flüssigkeitsansammlungen in den Netzhautschichten sehr gut erkannt werden. Auch die Verlaufskontrolle bei Patienten, deren feuchte AMD bereits behandelt wird, kann mit der OCT am effektivsten und ohne Belastung für den Patienten durchgeführt werden.
Antwort:
Wenn eine feuchte Makuladegeneration mittels Fluoreszenzangiographie und OCT festgestellt wurde, besteht die Behandlung in einer Medikamenteneingabe in den Glaskörperraum des Auges. „Feucht“ bedeutet in diesem Fall, dass sich Blutungen, freie Flüssigkeit oder Ödeme im Netzhautgewebe an der Stelle des schärfsten Sehens befinden und das Sehen beeinträchtigen. Ursächlich hierfür sind krankhafte Veränderungen der Blutgefäße der Makula, die durch bestimmte Botenstoffe vermittelt werden („VEGF“).
Bei der medikamentösen Behandlung werden Antikörper gegen diese Botenstoffe ins Innere des Auges eingebracht, die die Ausbildung neuer Gefäßwucherungen durch Blockade der entsprechenden Wachstumsfaktoren hemmen.
Zur Anwendung kommen derzeit die folgenden Medikamente: LUCENTIS® (Wirkstoff: Ranibizumab), EYLEA® (Wirkstoff: Aflibercept), AVASTIN® (Wirkstoff: Bevacizumab). Das Medikament wird direkt in den Glaskörperraum des Auges gespritzt, man bezeichnet dies als intravitreale operative Maßnahme, kurz IVOM. Das verabreichte Volumen ist mit 0,05 – 0,1ml sehr klein.
Antwort:
Bei Diagnosestellung beginnt man mit 3 Injektionen, die im Abstand von jeweils 4 Wochen durchgeführt werden. Im Durchschnitt sind im ersten Behandlungsjahr 7-9 Injektionen erforderlich, dies ist jedoch von Patient zu Patient unterschiedlich. Die Häufigkeit der Wiederbehandlung und die Abstände von einer Injektion bis zur nächsten variieren von Mensch zu Mensch und werden im Verlauf abhängig von den Schichtbildern der Makula (OCT), des Organbefundes und der Sehschärfe festgelegt.
Da es sich bei der AMD um eine chronische Erkrankung handelt, kann man auch nach Behandlung nie von einer endgültigen Heilung sprechen. Bei manchen Patienten sind wiederholte Behandlungen über mehrere Jahre notwendig. Auch wenn zeitweise ein „trockener“ Befund bestand, kann es zu erneuter Aktivität der feuchten AMD kommen und erneute Injektionen nötig werden. Es besteht keine Obergrenze, wie viele Behandlungen pro Auge maximal vorgenommen werden können.
Antwort:
„Treat & Extend" lässt sich übersetzen mit „Behandeln und Ausdehnen“. Bei diesem Behandlungsschema wird die Häufigkeit der Injektionen bei der feuchten Makuladegeneration dem individuellen Krankheitsverlauf eines jeden Patienten angepasst.
Die Aktivität der feuchten Makuladegeneration und insbesondere Rückfälle sollen durch eine regelmäßige Wiederbehandlung verhindert werden. Ziel ist es, die Sehkraft bestmöglich zu erhalten und gleichzeitig die Patienten nicht häufiger als notwendig durch Arztbesuche und eventuelle Nebenwirkungen zu belasten.
Die feuchte Makuladegeneration ist eine chronische Erkrankung und führt insbesondere durch Rückfälle zu dauerhafter Sehverschlechterung. Eine monatliche Behandlung über zwei Jahre führt zu sehr guten Ergebnissen, jedoch auch zu hoher Belastung des Patienten und hohen Kosten.
Bei Erstdiagnose einer feuchten Makuladegeneration werden zunächst drei Injektionen im Abstand von je 4 Wochen vorgenommen (sogenannter „Upload“ = „Aufladen“).
Bei den Folgebehandlungen erfolgt jeweils eine Untersuchung mit Prüfung der Sehschärfe und OCT (Schichtaufnahme der Makula) und im Anschluss eine Injektion. In Abhängigkeit der Untersuchungsergebnisse wird dann die Zeitspanne bis zur nächsten Injektion festgelegt.
Wenn die Makuladegeneration nicht aktiv ist, d.h. wenn sich die Flüssigkeitsansammlung an der Makula zurückgebildet hat, kann die Zeitspanne bis zur nächsten Injektion verlängert werden. Der Zeitraum wird jedes Mal um zwei Wochen ausgedehnt (4 Wochen -> 6 Wochen -> 8 Wochen -> 10 Wochen -> 12 Wochen).
Zeigt sich eine Verschlechterung der Sehschärfe und/oder des OCTs, wird der Abstand zur nächsten Injektion entsprechend um 2 Wochen verkürzt.
Zeigt sich auch nach 12 Wochen ohne Injektion keine erneute Aktivität der feuchten Makuladegeneration, wird die weitere Behandlung von der Krankenkasse nicht mehr übernommen. Es sollten entweder weiterhin regelmäßige (z.B. vierteljährliche) Kontrolluntersuchungen stattfinden oder die Behandlung auf eigene Kosten fortgesetzt werden.
Vorteile des „Treat & Extend"-Schemas:
+ Die Injektionshäufigkeit kann individuell auf den Krankheitsverlauf eines jeden Patienten abgestimmt werden. Ein fixes Behandlungsschema mit Injektionen alle 4 Wochen ist zwar ebenfalls wirksam, bedeutet aber für manche Patienten eine Übertherapie, d.h., sie erhalten häufigere Injektionen als notwendig.
+ Die Anzahl der Arztbesuche wird verringert, da die Untersuchung (Sehtest und OCT) und die Injektion am selben Tag erfolgen. Eine Kontrolle 2-5 Tage nach der Injektion ist jedoch weiterhin erforderlich. Unsere Patienten freuen sich über die größeren Abstände zwischen den Arztbesuchen.
+ „Psychologische Sicherheit“: Manche Patienten empfinden beim herkömmlichen Kontroll- und Behandlungsschema die Ungewissheit als belastend und stressig, ob oder wann erneute Injektionen anstehen, und sehen den OCT-Kontrollen mit Anspannung entgegen. Das „Treat & Extend“-Schema gibt diesbezüglich mehr Sicherheit – es steht fest, dass beim nächsten Termin auf jeden Fall untersucht und behandelt wird.
Dieses Behandlungsschema wird von den Fachverbänden der Augenärzte empfohlen.
Dabei können die Medikamente LUCENTIS® (Wirkstoff: Ranibizumab), EYLEA® (Wirkstoff: Aflibercept), sowie AVASTIN® (Wirkstoff: Bevacizumab) zur Anwendung kommen.
Wenn Sie sich aufgrund einer feuchten Makuladegeneration in Behandlung befinden, werden Ihre Augenärzte mit Ihnen besprechen, ob und wie das „Treat & Extend"-Schema bei Ihnen angewandt werden kann.
Antwort:
Das Behandlungsziel ist die Stabilisierung, im günstigsten Fall die Verbesserung des Sehens. Unbehandelt führt die feuchte Makuladegeneration häufig zu einem raschen und erheblichen Verfall der zentralen Sehschärfe.
Durch die Injektionen wird den Gefäßwucherungen an der Makula entgegengewirkt, Blutungen und Flüssigkeitseinlagerungen sollen sich zurückbilden. Somit soll das Fortschreiten der Erkrankung aufgehalten und ein weiterer Verlust der Sehschärfe verhindert bzw. verzögert werden. Bei etlichen, jedoch nicht bei allen Patienten kommt es sogar zu einer Besserung. Funktionell bedeutet das, die Sehschärfe steigt wieder an, das Verzerrtsehen wird geringer und ein zentraler „dunkler Fleck“ klart auf.
Auch nach Rückgang von Blutungen und Flüssigkeitseinlagerungen behält die Makula „trockene“ Veränderungen zurück, im Sinne von Narben oder Abbau gesunder Nervenzellen, so dass trotz erfolgreicher Behandlung Einschränkungen beim Sehen zurückbleiben können.
Antwort:
Vorbereitend erhalten Sie Augentropfen, die die Pupille erweitern und die Oberfläche des Auges betäuben. Vor der Injektion untersucht der Operateur noch einmal Ihre Netzhaut.
Die Injektionen werden unter sterilen Bedingungen im Operationsraum durchgeführt. Im OP begeben Sie sich auf eine Liege in Rückenlage. Die Lider und die Schleimhaut werden mit einer desinfizierenden Flüssigkeit gereinigt, um größtmögliche Keimfreiheit zu erzielen.
Das Gesicht wird mit einem speziellen Tuch abgedeckt, so dass keine Keime aus diesem Bereich in das Auge gelangen können. Ein kleiner Lidhalter hält die Augenlider während der Injektion offen. Nun werden erneut betäubende und desinfizierende Augentropfen verabreicht.
Der Operateur geht dann mit einer sehr feinen Kanüle in das Auge, die Einstichstelle befindet sich im Bereich der weißen Lederhaut. Das flüssige Medikament wird in den Glaskörper, die durchsichtige Füllmasse des Auges, injiziert.
Die Injektion wird von manchen Patienten gar nicht gespürt, von manchen als kurzen Druck empfunden; starke Schmerzen sind nicht zu erwarten. Im Anschluss wird das Auge ggf.mit entzündungshemmender Salbe versorgt. Ein Augenverband ist nicht erforderlich, kann aber auf Wunsch angebracht werden.
Nach dem Eingriff können Sie direkt wieder nach Hause gehen. Aufgrund der medikamentösen Pupillenerweiterung und der Augensalbe kann das Sehen zunächst verschwommen sein und die Lichtempfindlichkeit erhöht sein.
Sie dürfen daher nicht selbst mit dem Auto nach Hause fahren, ein Sonnenschutz ist empfehlenswert. Lassen Sie sich am besten von jemandem abholen, insbesondere wenn das Sehen auf dem Partnerauge auch beeinträchtigt ist.
Eine Nachkontrolle in der Augenarztpraxis ist nach 2-5 Tagen vorgesehen. Sollten sich bei Ihnen in den Tagen nach der Injektion eine Sehverschlechterung, eine Rötung des Auges oder starke Schmerzen einstellen, suchen Sie bitte umgehend den Augenarzt auf!
Sie erhalten von uns eine Notfalltelefonnummer, bitte rufen Sie uns an, wenn Tage nach der Injektion Sehverschlechterung, Schmerzen oder Rötung auftreten.
Antwort:
Für die Behandlung des trockenen AMD existiert bislang keine zugelassene medikamentöse Behandlung, diesbezügliche Forschungen werden jedoch derzeit durchgeführt.
Chirurgie
Chirurgische Verfahren einschließlich der Netzhautdrehung mit Verlagerung der Makula wurden klinisch erprobt und kommen nicht routinemäßig zum Einsatz. Allerdings sollte gerade bei plötzlich auftretenden ausgedehnten Blutungen unter die Netzhaut oder in den Glaskörper möglichst rasch ein chirurgischer Eingriff erwogen werden, da damit oftmals eine gewisse Sehverbesserung erzielt werden kann.
Neuere Entwicklungen umfassen u.a. auch elektronische Netzhautprothesen, diese werden für die Makuladegeneration erforscht.
Sonstige Behandlungsoptionen
Die Laserbehandlung und die photodynamische Therapie werden bei der feuchten AMD heutzutage nicht mehr als Therapie der ersten Wahl angewandt.
Antwort:
Auf einige Faktoren, die das Risiko einer Makuladegeneration erhöhen, können Sie keinen Einfluss nehmen. Dazu gehört in erster Linie das höhere Lebensalter sowie die genetische Disposition: Frauen sind häufiger von der Makuladegeneration betroffen als Männer. Die Erkrankung tritt oft familiär gehäuft auf. Zudem sind Menschen mit wenig Pigmenten, also hellen Augen, Haut und Haaren, gefährdeter.
Rauchen und Bluthochdruck sind offenkundige Risikofaktoren bei der altersabhängigen Makuladegeneration. Falls Sie Raucher sein sollten, wäre aufhören schon ein erster Schritt in Richtung Prophylaxe. Der Blutdruck sollte regelmäßig kontrolliert und nach Empfehlungen des Hausarztes und Internisten mit Medikamenten eingestellt werden. Auch wenn die Rolle des Sonnenlichts und der UV-Strahlung noch nicht ganz geklärt ist, bestehen doch Hinweise darauf, dass man bei besonders hellem Licht, etwa in den Bergen und am Meer, eine Sonnenbrille zum Schutz tragen sollte. In dem Bestreben, der Netzhaut Substanzen zuzuführen, die in den Stoffwechsel, insbesondere die sogenannten oxidativen Prozesse eingreifen, wird die Wirkung von Nahrungsergänzungsmitteln erprobt. Schon einer ausgewogenen Ernährung mit reichlich Obst und Gemüse misst man eine schützende Funktion bei. So enthalten beispielsweise grünblättrige Gemüse wie Broccoli oder Mais den Wirkstoff Lutein, der als gelbes Pigment in der Makula vorkommt und sie gegen oxidative Schäden schützt.
Nahrungsergänzungsmittel, die eine auf die Makula abgestimmte Kombination aus Mikronährstoffen, Lutein, Zeaxanthin, Betacarotin, antioxidativen Vitaminen und Spurenelementen enthalten, werden angeboten und sollen einem Fortschreiten der Makuladegeneration bzw. einem Übergang von der trockenen zur feuchten Makuladegeration vorbeugen. Diese prophylaktischen Effekte wurden in großen mutizentrischen Studien untersucht (AREDS, AREDS 2). Ein prophylaktischer Effekt zeigte sich nur für Patienten mit einer fortgeschrittenen Form der trockenen Makuladegeneration. Es wurde nicht bewiesen, ob eine spezifische Komponente entscheidend ist oder ob die Kombination der Nährstoffe die Wirkung erzeugt.
Antwort:
Wenn eine Behandlung mit den heute zur Verfügung stehenden Methoden nicht erfolgversprechend ist, wird der Augenarzt seinen Patienten über die Möglichkeiten informieren, die vergrößernde Sehhilfen bieten. Dabei handelt es sich um optische und elektronische Hilfsmittel, mit denen auch bei fortgeschrittener Erkrankung vor allem die Naharbeit und das Lesen wieder möglich werden können. Spezielle Brillen, Vergrößerungslupen und andere Sehhilfen müssen in Ruhe ausprobiert werden, um das jeweils beste System zu finden und zu verschreiben. Dabei sind für den Augenarzt, dessen Beratung frei von wirtschaftlichen Interessen ist, allein medizinische, physiologische, optische und psychologische Voraussetzungen ausschlaggebend. Für viele Patienten können auch Großdruck-Ausgaben von Büchern sinnvoll sein und Hörbücher, die u.a. Hörbibliotheken anbieten.
Mit den optischen Hilfsmitteln wird durch Vergrößerung das intakte äußere Gesichtsfeld besser ausgenutzt. Die Gewöhnungsphase bei solchen optischen Hilfsmitteln kann etwas dauern. Sie werden aber von den meisten Patienten als sehr hilfreich empfunden. Ausgewählt und verordnet werden sie von besonders spezialisierten Augenärzten oder den Sehbehinderten-Ambulanzen großer Augenkliniken.

Sie können die Funktion Ihrer Makula regelmäßig mit dem sog. "Amsler-Netz" testen (Abb. 8). Dadurch sind Sie in der Lage, frühe Veränderungen im zentralen Gesichtsfeld festzustellen, die Ihnen sonst nicht ohne weiteres auffallen würden. Es ist kann sinnvoll sein, das Amsler-Netz an einem leicht zugänglichen Ort aufzuhängen, z.B. neben dem Badezimmerspiegel oder am Küchenschrank oder es als kleines Scheckkärtchen mit sich zu führen.
Die Selbstuntersuchung mit dem Amsler-Netz ist einfach:
1. Tragen Sie Ihre Lesebrille und schauen Sie auf das Netz im normalen Leseabstand.
2. Bedecken Sie ein Auge.
3. Schauen Sie direkt auf das Zentrum des Netzes mit dem kleinen schwarzen Punkt.
4. Während Sie auf das Zentrum des Netzes schauen, achten sie darauf, ob alle Linien des Netzes gerade, bzw. ob sie in bestimmten Bereichen verzerrt, verschwommen oder unscharf sind.
5. Wiederholen Sie diesen Vorgang mit dem Partnerauge.
6. Erscheinen Linien krumm oder Quadrate verbogen, suchen Sie Ihren Augenarzt auf und schildern Sie Ihre Beobachtung.
Das Amsler-Netz ist eine Testfigur, um die Funktion der Makula zu testen. Wenn Sie den Punkt in der Mitte der Figur fixieren, erscheinen die Linien am Rande Ihrer Augen unschärfer; das ist normal. Verbiegungen der Linien und Verzerrungen der Quadrate jedoch sind Hinweise auf krankhafte Veränderungen der Netzhaut.
Antwort:
Solange Ihre Augen die gewohnten Sehleistungen, wenn auch mit Einschränkungen, erbringen, besteht für Sie kein Grund zur Sorge. Lässt die zentrale Sehschärfe spürbar nach, dann passen Sie Ihre Lebensgewohnheiten dem jeweiligen Stadium der Krankheit an. Folgen Sie dem Rat Ihres Augenarztes. Verbergen Sie Ihre Krankheit nicht. Sagen Sie Ihren Bekannten, dass Sie auf der Straße ihre Gesichter nicht mehr erkennen und bitten Sie darum, dass man Sie zuerst begrüßen möge. Lassen Sie sich beim Einkaufen oder beim Lesen eines Fahrplans helfen. Die Hilfsbereitschaft gegenüber einem Sehbehinderten ist in der Regel überraschend. Nehmen Sie regelmäßig Ihre Untersuchungstermine bei Ihrem Augenarzt wahr. Er erfährt als erster, wenn sich neue Behandlungschancen auftun. Die Wissenschaft arbeitet mit Hochdruck daran. Bedienen Sie sich der bereits zur Verfügung stehenden Hilfsmittel und der sozialen Vergünstigungen, über die Sie Ihr Augenarzt informiert.